◎ 讲者 | 杜立中 教授
◎ 整理 | 三也
2023 年 10 月 26~29 日,中华医学会第二十八次全国儿科学术大会召开,会上来自浙江大学医学院附属儿童医院的杜立中教授针对《新生儿急性低氧性呼吸衰竭诊治问题》进行了精彩分享,现将相关内容整理如下。
1
低氧呼吸衰竭定义
多种疾病可导致急性低氧性呼吸衰竭(HRF),如呼吸窘迫综合征(RDS)及不同原因导致的肺动脉高压等,治疗策略的选择与原发病的病理生理有关。
2
HRF 诊断标准
新生儿 HRF 通常以氧合指数(OI)、吸入氧浓度(FiO2)来评估,目前多采用 FiO2 ≥ 0.6 的标准。
文献中提到的不同诊断标准如下:
○ OI ≥ 25(NINOS,Pediatrics 1997)
○ OI ≥ 10(Van Meurs,NEJM 2005)
○ 早产儿 FiO2 ≥ 0.6(Welsford,Pediatrics 2019)
○ 有创通气 FiO2 ≥ 0.6 或 OI ≥ 15(Chandrasekharan,Sem Fetal Neonat Med 2021)
○ HRF(FiO2)of ≥ 0.6(The Journal of Pediatrics.July 2023)
○ 超低出生体重儿(ELBW)早期 HRF: 1~3 天,最高 FiO2 ≥ 0.6(Chandrasekharan Pediatrics 2020)
3
新生儿持续性肺动脉高压
肺动脉高压是导致 HRF 的重要原因,可分为急性肺动脉高压和慢性肺动脉高压。
急性肺动脉高压多见于足月、近足月儿,个别符合肺动脉高压病理生理的早产儿(如 RDS 伴肺高压)。
慢性肺动脉高压多伴肺部疾病、发病常超过生后数周,其特点是持续性、进行性、慢性肺动脉压增高。
需注意,早产、极低体重儿生后早期(<72 h)临床也有符合肺动脉高压病理生理的情况。
新生儿持续性肺动脉高压(PPHN)的主要原因是生后早期肺血管阻力显著增加。在临床上,肺血管异常及分流异常均可表现为低氧血症。
肺高压 ≠ 肺动脉高压
如图 1 中的病例,即为流量驱动的肺高压,左向右分流导致大量血流入右心而后进入肺动脉,这种情况需要采取阻断分流的方法,而不是降压。
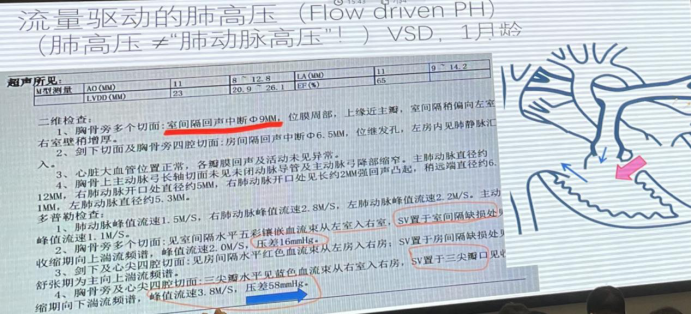
图 1 流量驱动的肺高压 VSD 病例
图源:讲者 PPT
肺动脉流量与压力关系:压力 = 流量(Q)×阻力(+左房压),在临床上应针对不同病因下阻力、流量、压力介导,采取相应治疗方法,如 iNO 扩血管、分流干预等。

图 2 肺动脉流量与压力关系及临床意义
图源:讲者 PPT
肺动脉高压的评估,往往要用到床旁超声。三尖瓣反流(TR)的压差是无创定量肺动脉压的「金标准」,但并非所有病人都可在超声下诊断出 TR,因此动态评估具有临床意义。
4
新生儿急性呼吸窘迫综合征(NARDS)
目前临床上诊断 NARDS 常用的是 Montreux 定义。
☆ 适用人群:生后 4 周内,或 44 孕周内(不管胎龄多少)。
☆ 高危因素:MAS、先天性肺炎、围产期窒息等新生儿期疾病,明确不包括 RDS、新生儿湿肺(TTN)。
☆ 实验室诊断:建议 OI 用氧分压而不用 SpO2。
NARDS 可能与多种疾病的表现重叠:
未成熟儿肺发育受阻:肺泡数下降及肺泡简单化、肺泡血管发育受阻、纤维增生等均会导致低氧血症,但不一定有 ARDS 的特征性炎症和蛋白渗出
其他先天性肺发育疾病,如 ACD、SP-B 缺乏、ABCA3 突变等临床少见疾病,急性期难以与 ARDS 相鉴别。
5
HRF 治疗
主要措施包括最佳肺容量、心脏支持、肺血管扩张(iNO——靶向治疗)、体外膜肺 ECMO。
iNO 的禁忌症:先天性心脏病依赖动脉导管水平 L-R 分流、主动脉狭窄、主动脉弓离断、左心发育不良综合征、肺静脉异位引流、严重左心功能不全。
美国心脏协会和美国胸科学会在 2015 年发布的小儿肺动脉高压指南中,对治疗措施的推荐如表 1。
表 1 新生儿肺动脉高压治疗推荐等级
治疗措施 | 证据等级 |
iNO 能减少 ECMO 的使用 | A ,I |
肺募集策略 | B ,I |
ECMO | A ,I |
西地那非 | B ,IIa |
吸入 PGI2 | B ,IIb |
米立农 | B ,IIb |
iNO 使用:早产儿 PH 不伴肺实质疾病,有 PROM,羊水少 | B ,IIa |
部分早产、极低体重儿生后早期(<72 h)符合 PPHN 病理生理的病人需要通过超声筛查来发现,往往治疗效果很差,治疗反应与肺动脉压力有关,需根据 OI、FiO2 进行疗效与预后评估。
支气管肺发育不良-肺动脉高压(BPD-PH)的治疗:目前尚缺乏 BPD-PH 治疗的高质量证据,临床治疗效果不佳。
BPD-PH 的处理包括三大原则:
1)支持心肺功能,优化呼吸支持和气体交换;
2)血管扩张剂应用,降低右心后负荷;
3)直接优化右心支持。
其中首先要强调的是第一点。很多病人在优化呼吸支持后低氧血症可得到纠正,因此,肺动脉高压的患者不应盲目扩张血管,而是要积极治疗原发疾病。
6
小结
新生儿低氧呼吸衰竭是新生儿常见危重病,多种因素交互作用(原发肺实质性疾病、新生儿 ARDS、肺动脉高压等),呼吸支持治疗中,应采用针对原发病或原发病所导致的病理生理策略。
策划:张洁
未经允许不得转载:CYQY-生活与科技 » 肺高压 ≠ 肺动脉高压!新生儿急性低氧性呼吸衰竭诊治|杜立中教授

 CYQY-生活与科技
CYQY-生活与科技