一、CKD 贫血指南的回顾与进展
比利时根特大学医院 Evi Nagler 教授
01
贫血与 CKD 预后
在演讲中,Evi Nagler 教授首先强调了贫血在 CKD 患者中的普遍性,以及随着肾功能下降,血红蛋白(Hb)水平的降低与 CKD 患者全因死亡率和心血管死亡率的增加密切相关。
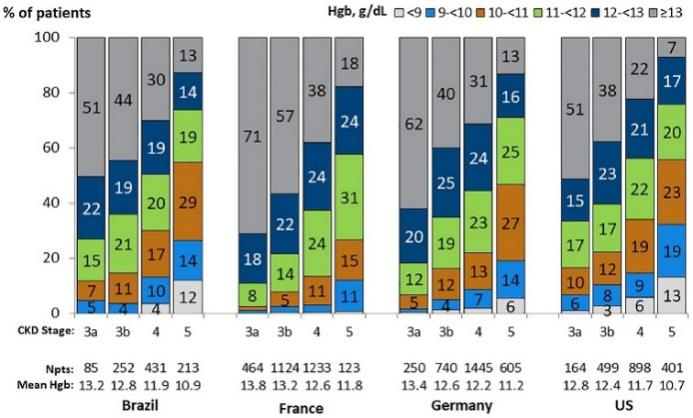
图 1 肾功能衰退导致贫血加重
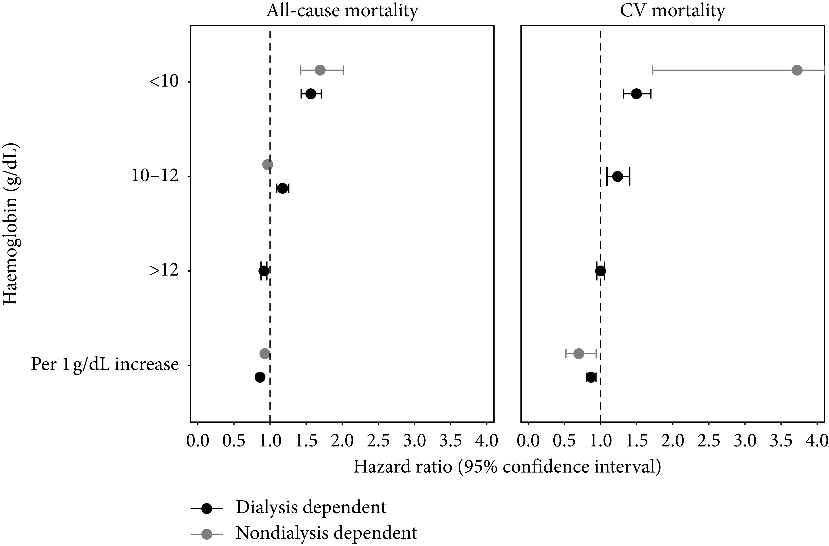
图 2 CKD 患者 Hb 水平与全因死亡率和心血管死亡率之间的关联(CV mortality,心血管死亡率)
此外,Evi Nagler 教授还指出,随着血红蛋白的减少,CKD 患者的生活质量也会出现显著下降,而这些情况发生在 CKD 的所有阶段,强调了治疗贫血对于改善患者预后的重要性。

图 3 贫血与不良预后相关,导致 CKD 患者生活质量下降
02
CKD 的贫血生理学机制
紧接着,Evi Nagler 教授进一步阐释了 CKD 患者贫血的病理生理学基础 [分别与促红细胞生成素(EPO)和铁相关] ,特别强调了铁调素在调节铁吸收和红细胞生成中的关键作用。
铁调素是一种由肝脏产生的激素,它通过控制铁的吸收和分布来维持铁代谢的平衡。在 CKD 患者中,铁调素水平的升高会抑制肠道对铁的吸收,并减少巨噬细胞释放铁,这些铁原本可以被用于红细胞的生成。
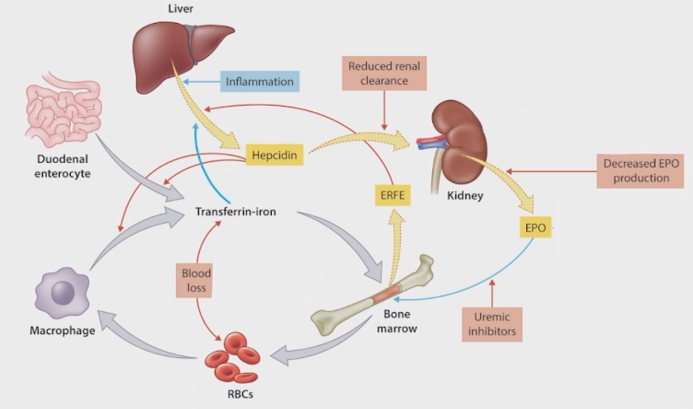
图 4 CKD 贫血的病理生理学
此外,铁调素还参与了铁在不同铁相关状态下的系统性转运,包括在绝对铁缺乏和功能性铁缺乏情况下铁的动态变化。
绝对铁缺乏是指体内铁储备总量不足,而功能性铁缺乏则是指尽管铁储备总量看似正常或高,但实际可用于红细胞生成的铁受限。

图 5 不同状态下铁的转运
铁调素不仅影响铁的利用,还间接影响红细胞的生成,这些机制共同共同导致了 CKD 患者中贫血的发生发展。基于此,Evi Nagler 教授提出了两个关于 CKD 贫血治疗的核心假设:
纠正贫血可以改善患者的临床预后。这个假设基于观察到的贫血与不良健康结局之间的关联,包括增加的死亡率和心血管事件风险。
即使在铁储备看似正常或高的情况下,补铁也可能改善贫血状况。这个假设考虑了功能性铁缺乏的可能,即尽管铁储备总量可能显示为正常或高,但实际可用于红细胞生成的铁可能不足。在这种情况下,额外补充铁可能通过提供更多可用于红细胞生成的铁,从而提升血红蛋白水平。
03
2012 KDIGO 指南回顾
ESA 治疗的推荐
建议在 CKD 患者中使用 ESA 治疗来增加血红蛋白水平,以减少贫血相关症状和输血需求。
然而,Evi Nagler 教授指出,高血红蛋白目标与 ESA 治疗相关联的增加风险,包括中风、血管通路丧失等严重并发症。
因此,指南强调在启动和维持 ESA 治疗时,需要在减少输血和贫血相关症状的潜在益处与个体患者的风险之间进行平衡。
铁剂补充的推荐
推荐使用铁剂以改善 ESA 治疗的反应性,并在铁缺乏时使用以提升血红蛋白水平,但指南也指出了铁剂治疗的不确定性,包括何时开始铁剂治疗,以及铁蛋白和转铁蛋白饱和度(TSAT)的具体阈值问题。
Evi Nagler 教授提到,尽管 2012 年的指南为 CKD 贫血的治疗提供了有价值的指导建议,但仍需进一步的研究和更新以优化治疗方案。
03
CKD 贫血相关的最新进展
PIVOTAL 2019 研究
一项多中心、开放标签、非劣效性试验,比较了主动高剂量与反应性低剂量静脉铁治疗在维持性血液透析患者中的效果。
2019 年,新英格兰杂志发表了一项大型研究,维持性血液透析患者随机分为主动高剂量蔗糖铁治疗组(每月 400 mg,除非铁蛋白浓度 > 700 μg/L或转铁蛋白饱和度 ≥40%)和反应性低剂量蔗糖铁静脉治疗(每月 0-400 mg,铁蛋白浓度 <200 μg/L或转铁蛋白饱和度 < 20% 是铁剂给药的触发因素),比较两种治疗方式的效果。
研究结论:高剂量铁疗法显示出更好的生存率和降低的心脏事件风险。在接受血液透析的患者中,主动给予的高剂量静脉铁剂治疗方案优于反应性低剂量治疗方案,并且可以减少红细胞生成刺激剂的使用剂量。
HIF-PHI 治疗
即低氧诱导因子-脯氨酸羟化酶抑制剂 (HIF-PHI),用于未接受透析的肾病患者。罗沙司他 (FG-4592) 是一种口服低氧诱导因子 (HIF) 脯氨酰羟化酶抑制剂,可刺激红细胞生成并调节铁代谢。
2019 年发表在新英格兰杂志的另一项研究,154 名 CKD 非透析患者以 2:1 的比例随机分配罗沙司他或安慰剂治疗,持续 8 周。
研究结论:在此期间,组间血红蛋白水平相对于基线的平均变化为:罗沙司他组增加(1.9±1.2) g/dL,安慰剂组减少(0.4±0.8)g/dL。差异为 2.2 g/dL(95% 置信区间 [CI],1.9 ~ 2.6;P<0.001)。
✦ +
+
二、CKD 贫血的药物选择与注意事项
巴伊亚纳医学院与公共卫生学院 José 教授
01
CKD 非贫血患者

鉴于该例患者没有贫血症状但存在严重的铁缺乏(铁蛋白 <30 μg/L 和 TSAT<20%),考虑治疗铁缺乏。
治疗方案:口服硫酸亚铁(325 mg/片,每片含 65 mg 铁),每次 1 片,每日 3 次;每 3 个月复查 Hb、铁蛋白和 TSAT。
铁剂治疗的注意事项
铁剂治疗是 CKD 贫血的一线治疗方法。对于铁缺乏的贫血治疗,选择口服铁剂还是静脉铁剂取决于患者的特征、个人偏好、地区可用性以及当地的实践模式。
在治疗铁缺乏时,对于未进行透析的 CKD G1-G5 患者,建议每 3~6 个月检测一次血红蛋白、铁蛋白和 TSAT。
表 1 CKD患者贫血的检查频率及贫血指标

表 2 口服铁剂和静脉铁剂的比较
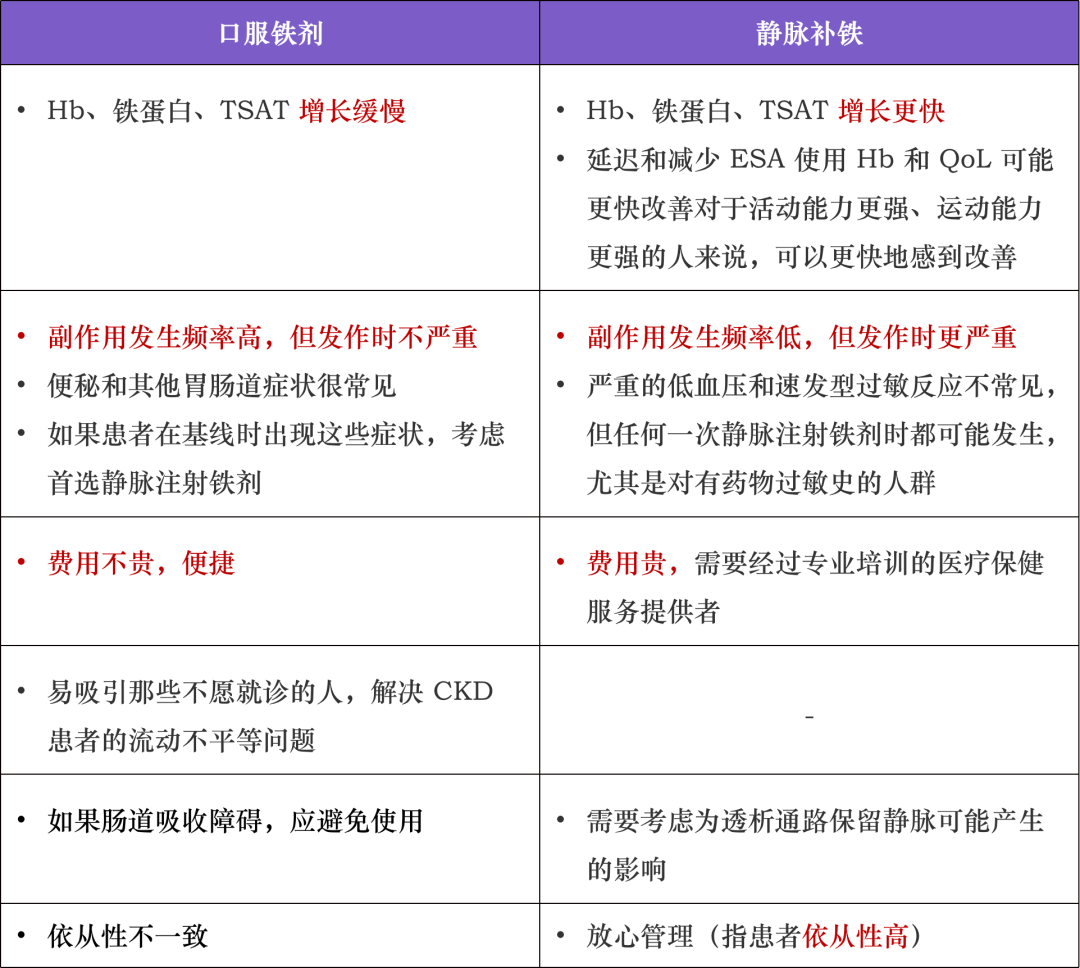
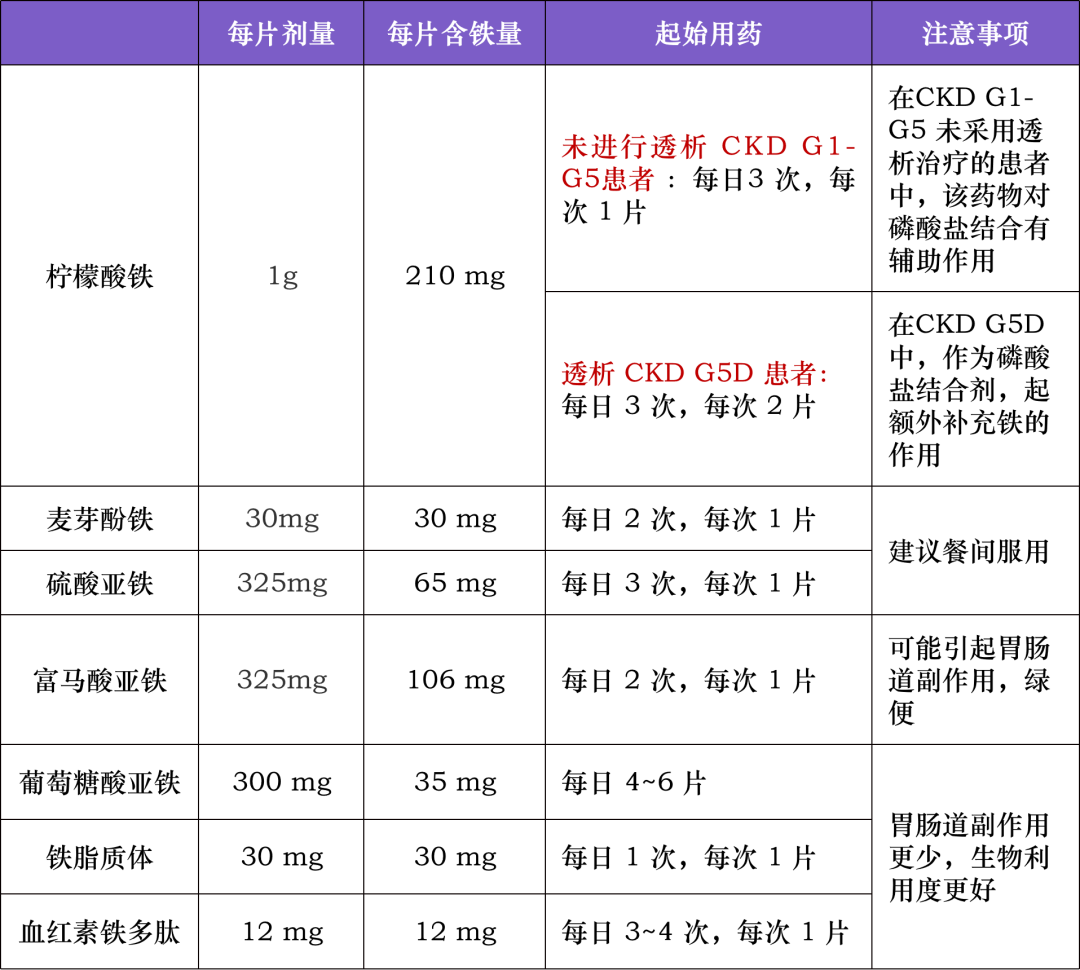
表 3 不同口服铁剂的比较
02
CKD 贫血患者

CKD 贫血的药物选择
建议在 CKD G5D 患者或 CKD G1-G5 未透析患者中,如果选择治疗贫血,在纠正贫血的可逆因素后,启动 ESA 或 HIF-PHI 治疗,建议 ESA 作为一线治疗药物,而不是 HIF-PHI。
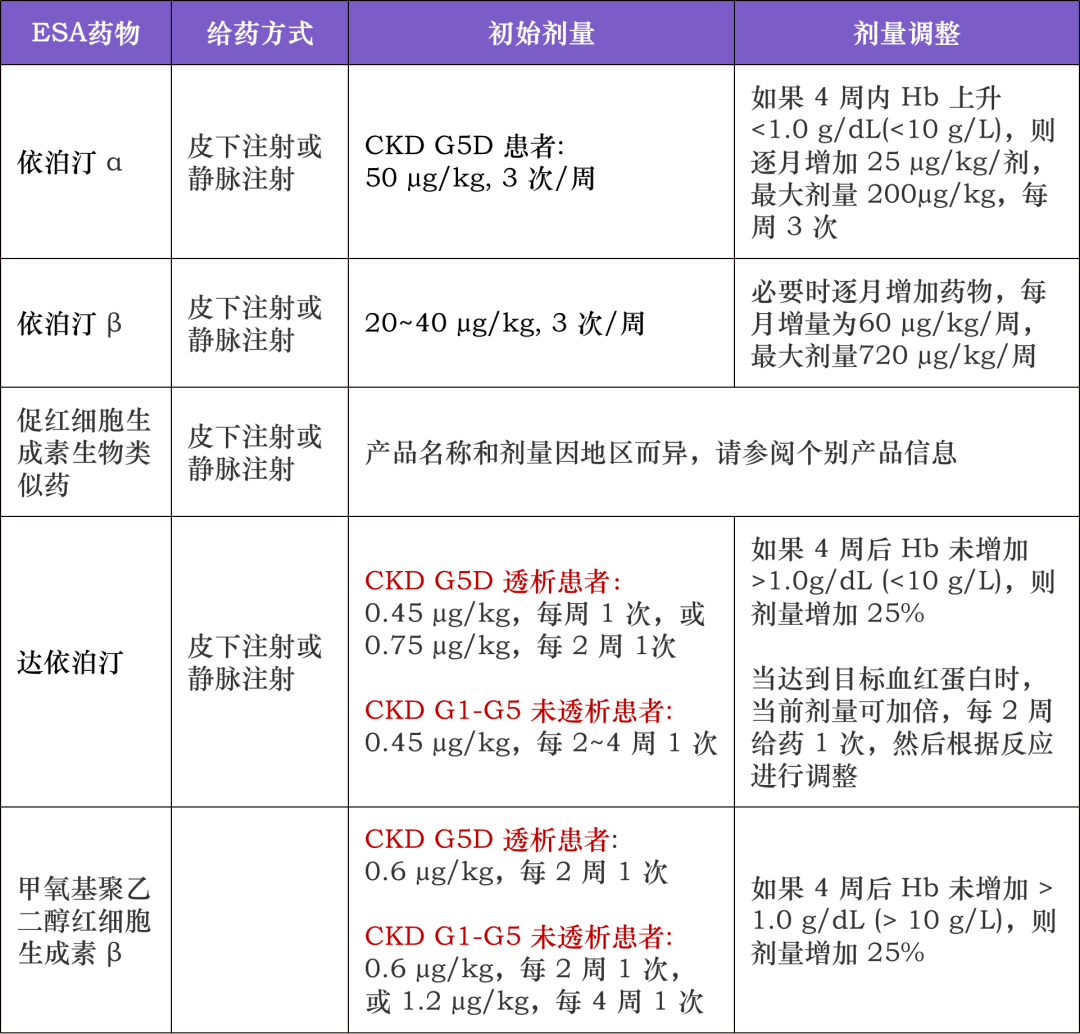
ESA 的给药方案应个性化,基于患者偏好和 ESA 类型,初始剂量患者的血红蛋白浓度、体重和临床情况来确定。

图 6 贫血的常见原因
表 4 不同 ESA 药物的给药方案
CKD 贫血的药物选择
不应同时使用 ESA 和 HIF-PHI 治疗 CKD G1-G5 或 CKD G5D 患者的贫血。
起始和维持的最佳血红蛋白阈值尚不清楚,但使用与 ESA 治疗推荐或建议相同的血红蛋白阈值是合理的。
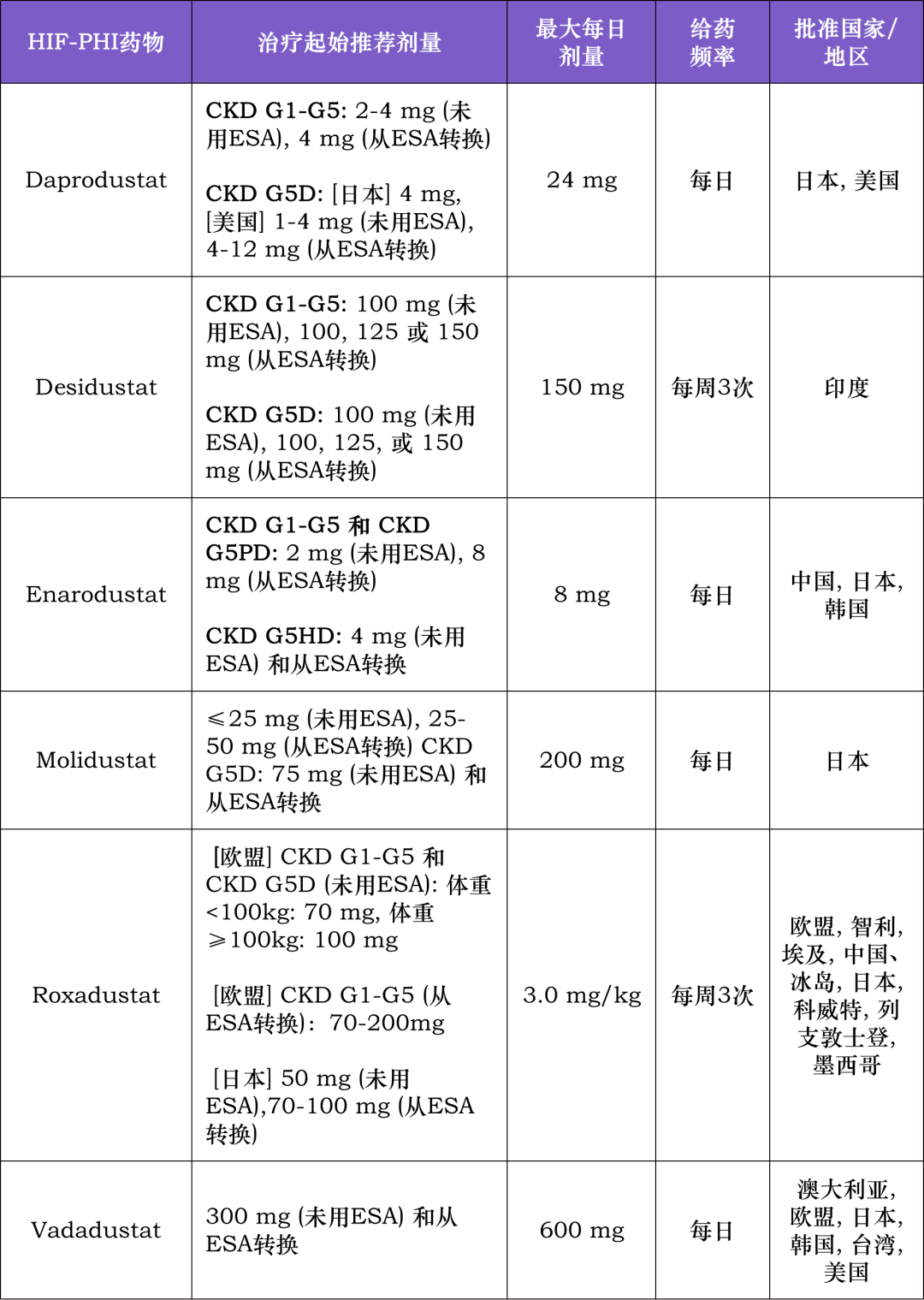
表 5 不同 HlF-PHI 药物的给药方案
ESA 治疗监测、剂量调整
对于 CKD G1-G5 或 CKD G5PD 贫血的成人和儿童患者,通过皮下注射 ESA,使用尽可能低的剂量。
ESA 剂量的调整不应超过每 4 周一次,除非治疗开始后 2~4 周内血红蛋白增加超过 1.0 g/dL(10 g/L),此时应减少剂量 25~50%。
开始 ESA 治疗或改变 ESA 剂量后 2 ~ 4 周时监测血红蛋白,以避免 4 周内血红蛋白水平增加超过 1.0 g/dL。
ESA 治疗的维持阶段
对于接受 ESA 治疗的 CKD G5D 或 CKD G1-G5 患者,应至少每 3 个月监测 1 次血红蛋白水平。
ESA 低反应者
对于 ESA 剂量显著增加但仍未达到目标血红蛋白水平的患者,或需要高剂量来维持目标的患者,被视为 ESA 低反应者,应评估 ESA 低反应的原因。
红细胞输注
建议在 CKD 患者中实施减少红细胞输注的策略,包括:
① 尽可能为住院患者选择侵入性较小的手术;
② 住院患者继续接受 ESA/铁剂治疗,除非有临床禁忌症;
③ 关注使用 ESA/铁剂治疗的患者的血红蛋白随时间变化的趋势,而不是绝对血红蛋白值;
④ 无症状非急性贫血患者避免输血。
对于病例 2 这样一位有贫血症状的、既往有 1 型糖尿病的、CKD G4 A2 女性患者,José 教授制定了以下治疗方案:
(1)纠正贫血可逆因素;(2)与患者沟通,商讨治疗方案,选择合适的药物,EAS 优先 HIF-PHI;(3)尽可能低的 ESA 剂量,每 2 ~ 4 周监测一次血红蛋白变化,避免 4 周内血红蛋白升高超过 1.0 g/dL。
✦ +
+
三、CKD 贫血特殊人群用药
加拿大卡尔加里大学 Marcello 教授
01
血液透析患者

铁剂治疗时机
在血液透析(CKD-G5 HD)未接受 ESA/HIF-PHI 治疗的贫血患者中,如患者铁蛋白 ≤500 ng/mL(≤500 μg/L)和 TSAT ≤30%,建议开始使用铁剂治疗。
本例患者铁蛋白 310 ng/mL,TSAT 26% → 3 周前开始共接受了 1000 mg 蔗糖铁治疗,治疗后实验室检查结果:血红蛋白 8.8 g/dL,TSAT 36%,铁蛋白 550 ng/mL。
经过 1 个月的治疗后,患者实验室检查结果显示:血红蛋白 9.2 g/dL,TSAT 46%,铁蛋白 650 ng/mL。
ESAs 治疗时机
纠正了贫血的可逆因素之后,建议使用 ESAs 而非 HIF-PHIs 作为 CKD-G5D 或 CKD G1-G5 患者贫血的一线治疗药物。
综合考虑治疗的风险和益处后,建议在血红蛋白浓度为 9.0~10.0 g/dL(90~100 g/L) 时开始 ESAs 治疗,以减少透析患者输血的需求。
此处 Marcello 教授再次讲解复习不同 ESA 药物的给药方案,具体可复习前文表 4。Marcello 教授同样强调 「 定期监测血红蛋白和其他相关指标,根据患者反应和治疗目标,个体化调整 ESA 剂量 」。
治疗过程:开始使用达依泊汀进行治疗,剂量为 0.45 μg/kg/week,即 30 μg/week 静脉注射,治疗 1 个月后患者血红蛋白升至 10.5 g/dL。
治疗调整建议:在这种特定情况下,为避免血红蛋白上升速度过快(ESAs 剂量减少 25%~50%),考虑适当减少 ESA 剂量至 20 μg/week,或者减少给药频率至每 10 天或每 14 天 1 次。
02
儿童贫血管理

特殊人群用药
对于 CKD-ND、CKD-D 或肾移植(KTx)儿童患者,给予 ESAs 的阈值应个体化综合考虑。考虑因素包括潜在益处(例:患儿生活质量的改善、学校出勤率/表现、避免输血)和危害。
尽管该患儿的血红蛋白水平略高于成人用药的参考范围(9~10 g/dL),但仍建议其开始接受 ESAs 治疗。病例 4 强调了在儿童 CKD 患者中,开始 ESA 治疗的决策需要综合考虑多种因素,并且治疗方案应个体化。
✦ +
+
四、专家解读会议要点
东南大学附属中大医院 潘明明教授

在刚刚过去的 WCN 会议中,肾脏病专家们对 2024 KDIGO CKD 贫血临床实践指南进行了阐述和解读。
贫血是 CKD 常见并发症,影响患者的生存质量和预后,纠正贫血有利于改善 CKD 患者的临床预后。血红蛋白的生成与 EPO 和铁密切相关,专家列举了 4 种不同情况下 CKD 案例,从不同角度阐述了治疗方案和用药策略。
在 CKD 非贫血合并铁缺乏的患者中,建议补铁治疗,每 3 ~ 6 个月检测血红蛋白,铁蛋白和 TSAT 指标变化。针对 CKD 贫血患者,专家建议首先纠正贫血的可逆因素后,开始启动药物治疗,ESA 作为一线治疗药物,而不是 HIF-PHI。ESA 给药强调个体化,根据患者选择和意愿开始治疗,使用尽可能低剂量的药物剂量,同时监测血红蛋白的变化幅度,避免血红蛋白 4 周内升高超过 1.0 g/dL。对于 CKD 儿童贫血患者,启动药物治疗的阈值需要个体化综合考虑。
2024 KDIGO CKD 贫血临床实践指南建议,在纠正贫血可逆因素后,启动药物治疗,ESA 作为一线治疗药物。同时新版指南,强调了铁剂治疗在纠正贫血中的重要意义,专家认为,即使是在铁储备看似正常或者升高的情况下,补充铁剂也可能改善贫血状况。在临床用药过程中(包括 ESA 或者铁剂),强调药物选择需考虑的患者的意愿,给药后需定期监测相应指标变化,避免输血。
本文首发于丁香园旗下专业平台:丁香园肾内时间
整理 | 王大宝
审核 | 潘明明教授
投稿 | huangwendi@dxy.cn
图表 | 根据讲者 PPT 制作
题图 | KDIGO 官网
未经允许不得转载:CYQY-生活与科技 » KDIGO 2024 CKD 贫血指南最新解读,四个病例学会铁剂、ESA、HlF-PHI 用药策略

 CYQY-生活与科技
CYQY-生活与科技