对于透析患者来说,血管通路就是生命线,动静脉内瘘是极佳的血管通路,而血栓形成是导致动静脉内瘘功能丧失的主要原因之一,掌握其预防和处理是肾内科医生重要的 「 基本功 」。
在 2024 年重症肾脏病与血液净化大会上,来自河南省人民医院肾内科的曹慧霞教授带来了主题为「 动静脉内瘘血栓的预防与处理策略 」的精彩分享。丁香园特将精粹内容整理归纳。
1
动静脉内瘘血栓概况
血栓形成导致 65%~85% 的动静脉瘘永久废弃,人工血管移植物内瘘(AVG)血栓形成的发生率约 0.5~2.0 次/年,自体动静脉内瘘(AVF)血栓形成的发生率是 0.1~0.5 次/年。
动静脉内瘘血栓形成的特点
(1)好发部位
AVF:一般局限在吻合口附近
AVG:可累及人工血管的全程
(2)临床表现
内瘘原有的震颤或搏动消失
内瘘杂音消失
静脉变硬,不能被压瘪
可伴有局部红肿疼痛
(3)影像学检查
超声检查:内瘘主干低弱回声填充,管腔不能被压瘪,彩色多普勒血流信号消失
CTA 或 DSA:造影剂不能通过或局部瘀滞
2
动静脉内瘘血栓的危险因素
01
血栓形成三要素(Virchow 三要素)
血流瘀滞 ——flow
血管壁损伤 ——vasculature
血液成分变化 ——blood
(1)血流动力学异常
血管通路狭窄是血流动力学变化的主要原因,几乎所有内瘘血栓形成都与血管通路狭窄有关。
(2)血管内皮损伤
血管壁剪切力异常;穿刺针损伤;氧化应激;尿毒症毒素刺激等因素。
(3)血液成分变化
血小板过度活跃;t-PA 降低;蛋白 C 抗体、蛋白 S 抗体;心磷脂抗体;高同型半胱氨酸血症;高脂血症等因素。
02
内瘘血栓形成相关危险因素
人工血管移植物内瘘、年龄、女性、C 反应蛋白、瘘管部位(远端)、高血压、血循环 CD34+KDR+细胞数量和促红素使用是动静脉内瘘血栓形成的独立危险因素。
(1)人工血管移植物内瘘血栓发生率高。
(2)低血压易出现血流瘀滞,从而导致血栓形成。
(3)促红细胞生成素(EPO)使用可能导致动静脉内血栓风险增加,但其相关性目前仍有争议。
从医护患三方归纳内瘘血栓形成的危险因素

3
动静脉内瘘血栓诊断和预防
01
诊断
应对动静脉瘘进行常规临床监测,从临床症状、体格检查、透析充分性等方面综合评估,如发现内瘘震颤、杂音、波动变弱或消失,应及时行超声检查、CTA、血管造影。

02
预防
指南对于预防血管狭窄及血栓形成的观点如下:
(1)AVF
建议使用辅助远红外线治疗改善 AVF 初级通畅率。
不推荐常规使用 ω-3 脂肪酸(鱼油)或阿司匹林预防 AVF 血流功能不良。
没有足够的证据建议使用辛伐他汀和依折麦贝来减少 AVF 干预或血栓形成。
没有足够的证据推荐使用氯吡格雷、前列环素来改善 AVF 通畅率。
(2)AVG
建议充分权衡获益和风险后,联合使用双嘧达莫(200 mg Bid)和阿司匹林(25 mg Bid),有助于改善 AVG 的通畅率。
建议在新创建的 AVG 移植物患者中使用口服鱼油补充剂,以降低患者血栓形成及其他风险。
没有足够的证据建议使用口服鱼油补充剂来改善 AVG 长期通畅率。
没有足够的证据建议使用辛伐他汀和依折麦布来减少 AVG 干预和血栓形成。
4
动静脉内瘘血栓的处理策略
01
腔内治疗
适用于大多数 AVF 血栓新鲜且体量较小的患者。注意腔内治疗多不将血栓取出,要警惕栓塞并发症,肺、远端动脉栓塞、反常栓塞。

(1)手法按摩

(2)药物溶栓
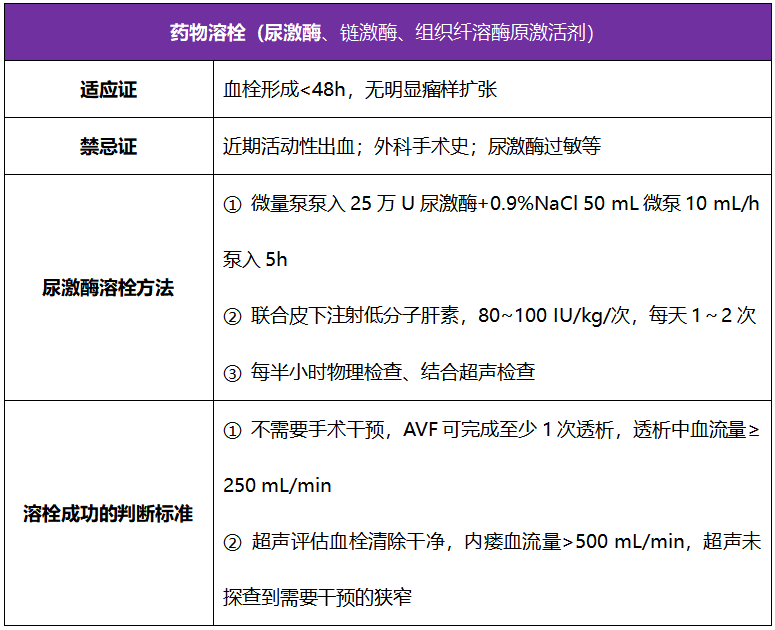
(3)球囊导管辅助除栓
主要方法有 Fogarty 球囊取栓,PTA 球囊辅助除栓,球囊封堵血流后除栓,药物涂层球囊扩张等,PTA+药物溶栓是治疗动静脉内瘘急性血栓形成安全、有效的方法,PTA+超声引导下钻孔取栓与单纯 PTA 两种方式对 AVF 血栓的治疗效果相近。
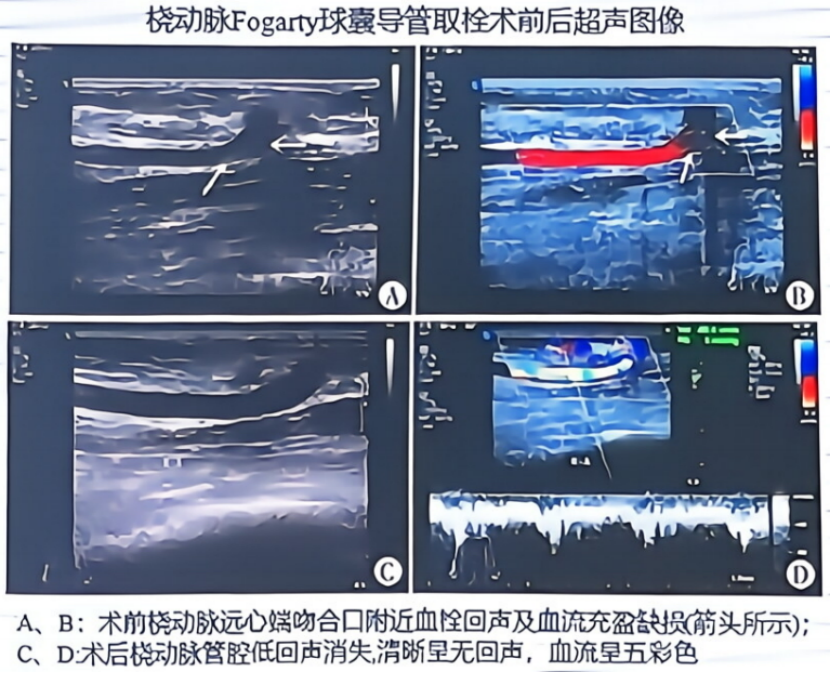
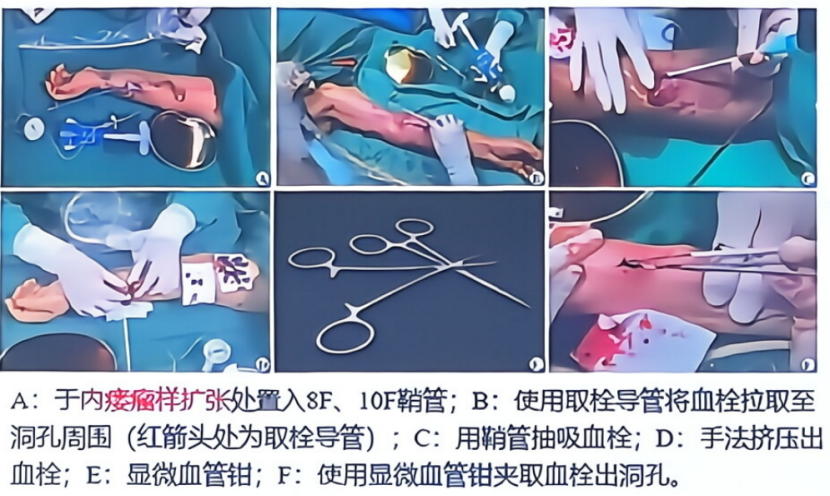
(4)小切口辅助除栓
适应证:存在较大瘤样扩张伴或不伴陈旧血栓者。机械除栓因费用昂贵,在我国大多数中心尚未开展。
(5)机械除栓
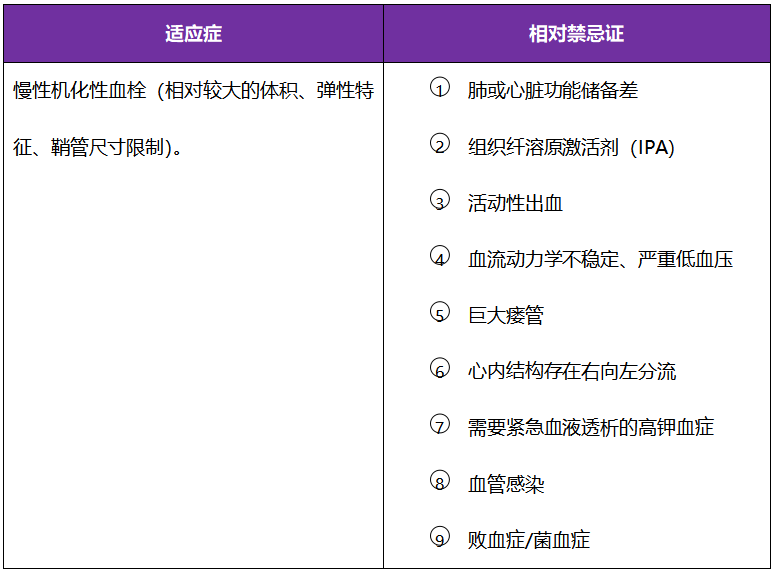
02
开放手术

5
全文总结
(1)内瘘血栓形成可严重影响内瘘功能;
(2)内瘘血栓形成与狭窄密切相关;
(3)定期监测及时发现内瘘狭窄,给予适当预防措施可有效避免出现血栓事件;
(4)应根据内瘘类型、血栓性质和体量、合并的解剖异常等情况制定个体化血栓处理方案,同时注意去除病因/诱因。
未经允许不得转载:CYQY-生活与科技 » 动静脉内瘘血栓的预防与处理策略

 CYQY-生活与科技
CYQY-生活与科技